1. はじめに:薬剤師の視点から見るハンタウイルス
感染制御を専門とする薬剤師の立場から、今あらためて警戒を呼びかけたいウイルスがあります。それが、ブニヤウイルス科(Bunyaviridae)に属する「ハンタウイルス」です。
ブニヤウイルス科の多くが節足動物によって媒介されるのに対し、ハンタウイルスはげっ歯類やトガリネズミなどの小哺乳類を自然宿主とする、世界中に広く分布した「人獣共通感染症」の原因物質です。気候変動や生態系の変化に伴い、人間との接触機会が増大している現在、私たちはこのウイルスに対する正しい知識と、科学的根拠に基づいた防御策を身につける必要があります。
ハンタウイルスは1本鎖 RNAウイルスでエンベローブ有りの四類感染症です。
感染症の分類に関してはこちらの記事を参照⇩
【感染制御認定薬剤師がレクチャー】感染症法 〇類感染症を覚えよう
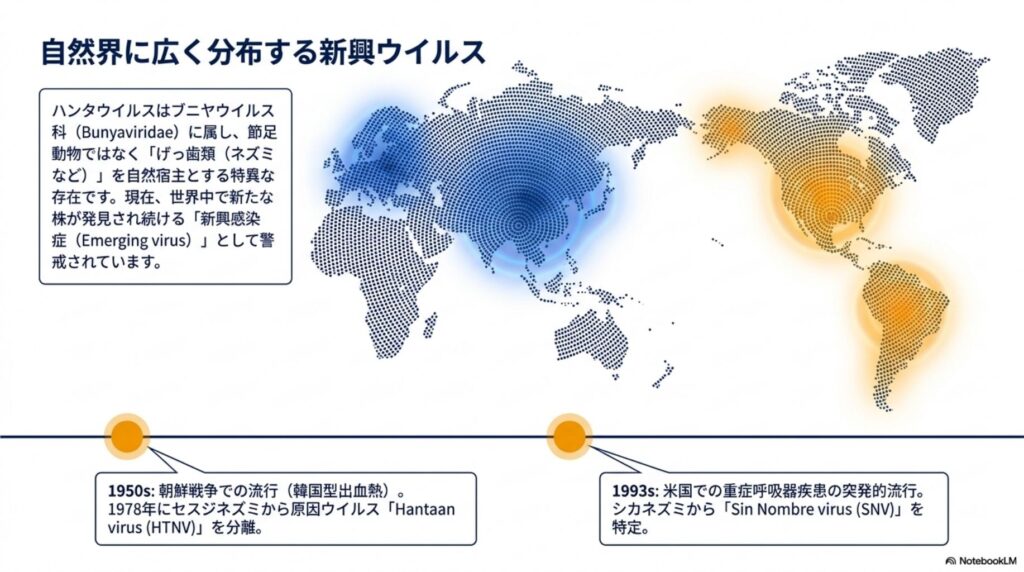
2. ハンタウイルス発見の歴史と主要なアウトブレイク
ハンタウイルスの歴史は、特定の地域での深刻な集団発生と、その原因究明の歴史でもあります。
- HFRS(腎症候性出血熱): 1950年代の朝鮮戦争時、数千人の国連軍兵士が原因不明の出血熱に見舞われました。1978年、韓国のハンタン川付近で捕獲されたアカネズミから、ついに原因ウイルスが分離され、「ハンタンウイルス(HTNV)」と名付けられました。
- HCPS(ハンタウイルス肺症候群): 1993年、米国南西部で急激な呼吸不全を伴う謎の疾患が流行。原因はシカネズミが媒介する「シンノンブレウイルス(SNV)」と特定されました。南米でも「アンデスウイルス(ANDV)」による同様の症例が報告されています。
- 北欧の事例と「流行性腎症(NE)」: スウェーデンやフィンランドでは、1930年代から比較的軽症の腎不全を伴う疾患(NE)が知られていました。1980年、フィンランドのプーマラという村で捕獲されたヤチネズミ(バンクボル:Bank vole)から「プーマラウイルス(PUUV)」が特定され、これが原因であることが判明しました。
- スウェーデン最大のアウトブレイク(2007年): 2000人規模の臨床例が報告されたこの年は、極めて穏やかな冬で積雪が少なかったことが要因です。通常、ヤチネズミは雪の下で天敵から守られながら生活しますが、雪がないために保護を失い、食料や暖を求めて人間の住居内へ避難しました。その結果、人間との接触が激増し、大規模な流行を招いたのです。
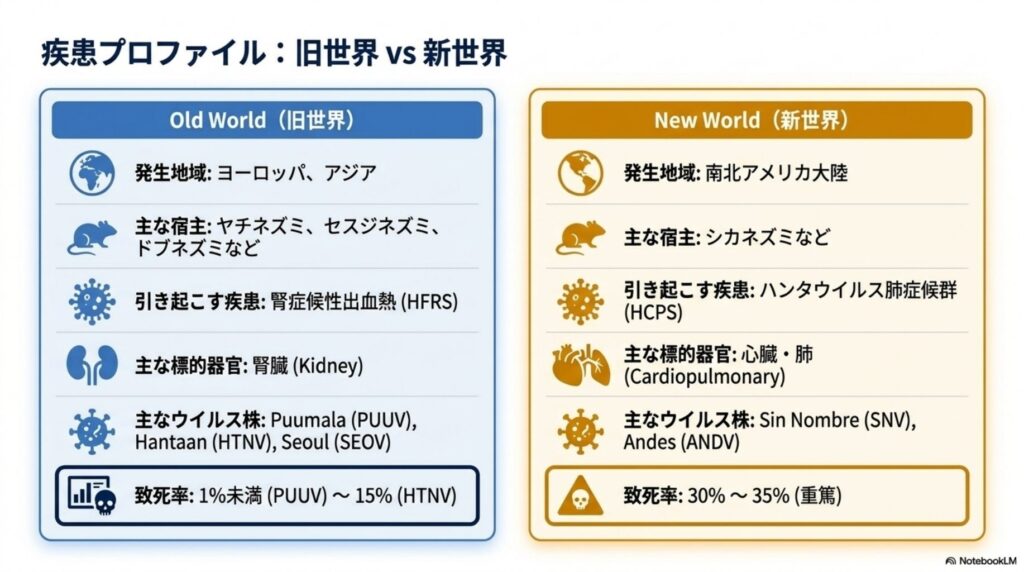
3. 病態と臨床的特徴:HFRS vs HCPS
ハンタウイルス感染の本質は、ウイルスが血管内皮細胞に感染することで引き起こされる「毛細血管漏出症候群」にあります。ウイルス自体に細胞を破壊する毒性(細胞病原性)はありませんが、過剰な免疫応答が血管の透過性を高め、血漿成分を血管外へ漏出させます。
- 病態の決定的な違い: 漏出が「肺や心臓」で起きるのがHCPSであり、「腎臓」を中心に起きるのがHFRSです。
- HFRSの5段階の経過: 典型的な重症例では、発熱期、低血圧期、乏尿期、多尿期、回復期の順で進行します。致死率は軽症型のPUUVで1%未満ですが、重症型のHTNVでは10~15%に達することもありました。ただし、現在の中国におけるHTNVの致死率は1~3%程度と報告されています。
- HCPSの経過: インフルエンザ様の初期症状から数日のうちに急激な呼吸不全、肺水腫、心原性ショックへと移行します。**致死率は35~39%**と極めて高く、ICUでの高度な全身管理が必須となります。
- 臨床的な「レッドフラッグ」: PUUV感染者の約3分の1には、レンズの肥厚による「視界のぼやけ(blurred vision)」という特有の症状が見られます。これは、通常の風邪やインフルエンザと見分ける重要な指標となります。
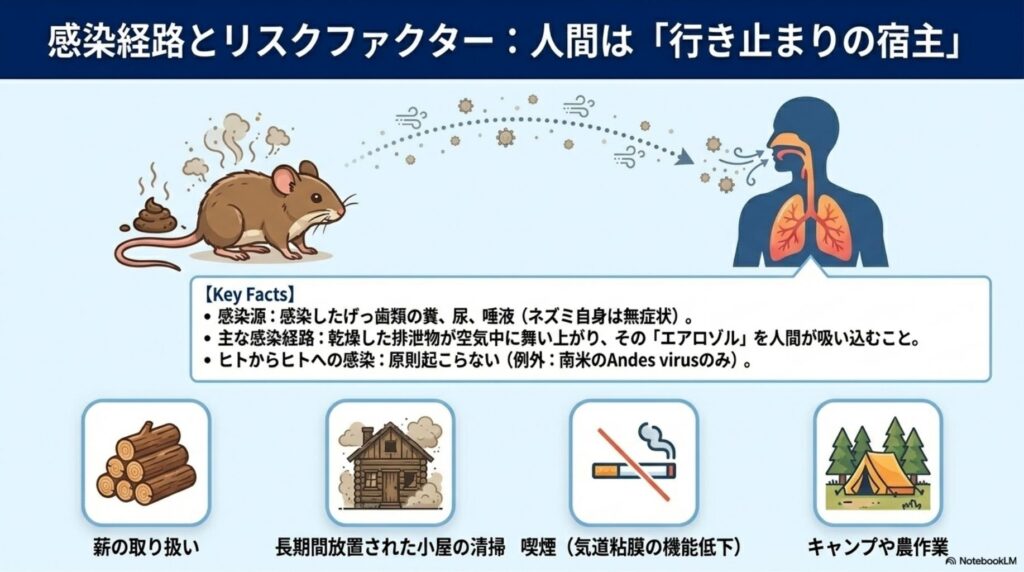
4. 感染経路と「ヒト-ヒト感染」の真実
感染制御において、経路の遮断は基本中の基本です。
- 基本的な経路: 感染したげっ歯類の排泄物(糞、尿、唾液)に含まれるウイルスが乾燥し、粉塵となって空気中に舞い上がったものを吸い込む「エアロゾル吸入」が主な原因です。
- ヒト-ヒト感染の例外: 長らく人間は「終末宿主」と考えられてきましたが、南米の**アンデスウイルス(ANDV)**においては、濃厚接触(家族間や性交渉など)によるヒトからヒトへの感染が唯一確認されています。
- 専門的知見: 研究ではPUUV感染者の唾液からもウイルスRNAが検出されており、非常に稀ではありますが、ディープキスのような親密な接触が感染経路となる可能性も示唆されています。
- 生存性: ウイルスは体外でも比較的安定しており、湿った低温環境(4℃)などの条件下では、数週間から数ヶ月間も感染力を維持できるため注意が必要です。
5. 感染リスクと予防:私たちの身の回りで起きていること
リスクは、意外なほど私たちの身近な生活シーンに潜んでいます。
- 住環境とレジャー: 森林に近い住宅、薪の取り扱い、長期間使用していない別荘や小屋への立ち入りは、げっ歯類との接触リスクを飛躍的に高めます。
- 車両におけるリスク: 2017年および2023年の米国キング郡の事例では、放置された車両やキャンプ用車両が盲点となりました。エンジンのエアフィルター、換気ダクト、バッテリー周辺はシカネズミの格好の営巣場所になります。エンジンをかけた際、ダクト内の汚染粉塵が車内に吹き出され、それを吸い込むことで感染する危険があるのです。
6. 実践ガイド:感染制御のプロが教える消毒・清掃プロトコル
げっ歯類の痕跡を見つけた際、最も重要なのは「粉塵を舞い上がらせないこと」です。
【安全な清掃手順】
- 換気: 車両であればドアやボンネットを全開にし、少なくとも20分間は外気を通します。
- 防護: 使い捨て手袋と長袖を着用してください。
- 消毒液の作成: 塩素系漂白剤(ブリーチ)と水を1:9の割合で混ぜた溶液、または市販の消毒剤を使用します。
- 浸滅(しんめつ): 糞や巣に消毒液を直接スプレーし、少なくとも5分間(またはメーカー指定の時間)放置して完全に浸透させます。
- 除去: 湿った状態でペーパータオル等を用いて取り除き、密封できる袋に捨てます。
【厳禁事項:エアロゾル化の防止】 乾燥した状態の糞や巣を、直接掃除機で吸ったり、圧縮空気を吹きかけたりすることは絶対にしないでください。 ウイルスを周囲に撒き散らし、自ら吸い込む結果となります。

7. 診断・治療・ワクチンの現状
薬剤師として、医療現場での適切な対応について強調します。
- 診断: 血清学的な抗体検出(IgM/IgG)や、RT-PCRによるウイルスRNA検出が標準です。
- 抗菌薬適正使用(Antibiotic Stewardship)の観点: ハンタウイルス感染症は、初期症状が敗血症や細菌性肺炎に酷似しているため、誤って抗菌薬が処方されるケースが散見されます。不要な薬剤投与を避けるため、鑑別診断においてハンタウイルスを想起することが重要です。
- 治療: 決定的な抗ウイルス薬はなく、支持療法(水分管理、透析、呼吸管理)が中心です。ただし、低IgGレスポンスが重症化と関連するという知見に基づき、受動免疫(IgG投与)の可能性も研究されています。
- ワクチン: 一部の国で実用化(HFRSの為)されていますが、世界的な普及には至っておらず、現在も開発が継続されています。
8. 結び:COVID-19から学んだ「備え」の重要性
私たちはCOVID-19のパンデミックを通じ、換気、個人防護具(PPE)の適切な使用、環境消毒という基本動作の有効性を痛感しました。
ハンタウイルスのような、いつ発生するか予測が困難な新興感染症に対しても、これらの「標準予防策」の考え方は極めて有効です。「ネズミの痕跡を見つけたら、まずは換気、そして湿式清掃(消毒液で濡らしてから拭く)」というシンプルな知恵が、あなたと大切な方の命を守る最大の武器となります。薬を出すことだけが薬剤師の仕事ではありません。正しい知識を広め、未然に防ぐ「守りの医療」を、ぜひ今日から実践してください。

参考:厚生労働省 ウイルス性出血熱 -診療の手引き-
日本感染症学会 ハンタウイルス肺症候群
MSD マニュアル ハンタウイルス感染症
厚生労働省検疫所 ハンタウイルス感染症



コメント